La diabetes mellitus (DM) es una enfermedad muy prevalente en nuestro medio, que afecta a más de 5 millones de personas en España.
¿Qué es la retinopatía diabética (RD)?
La retinopatía diabética (RD) es la complicación más frecuente de la diabetes y se desarrolla debido al daño en la microvasculatura retiniana que se produce como consecuencia de la hiperglucemia mantenida.
Aproximadamente un 30% de los pacientes diabéticos presentarán RD en algún momento de su evolución y hasta un 10% sufrirá un compromiso serio de su visión.
La RD es una de las principales causas de ceguera prevenible en nuestro medio y la primera causa de ceguera en edad laboral en España. La microangiopatía o daño a los vasos de pequeño calibre es la lesión fundamental que conduce a la RD.
Las paredes de los vasos sanguíneos van adquiriendo rigidez y con el paso del tiempo se producen lesiones que aumentan su permeabilidad. Junto con otros factores, ésto favorece la aparición de edema macular diabético (EMD, “encharcamiento” por aumento del líquido en la mácula).
Por otro lado, el daño vascular progresivo conduce a la aparición de isquemia retiniana (daño a las células por falta de oxígeno). Con el paso del tiempo, el organismo intenta mejorar el aporte sanguíneo a la retina fabricando nuevos vasos en un proceso llamado neovascularización, pero estos vasos son anormales y tienen un alto riesgo de desencadenar sangrado intraocular.
¿Qué es el tratamiento para RD?
Las distintas posibilidades de tratamiento de la RD y el EM incluyen la terapia láser, la inyección intravítrea de antiangiogénicos y corticoides y, en ocasiones, la cirugía de vítreo-retina. Estas terapias pretenden estabilizar la RD y evitar la aparición de complicaciones, pero no siempre es posible mejorar la visión del paciente, por lo que un diagnóstico precoz es fundamental.
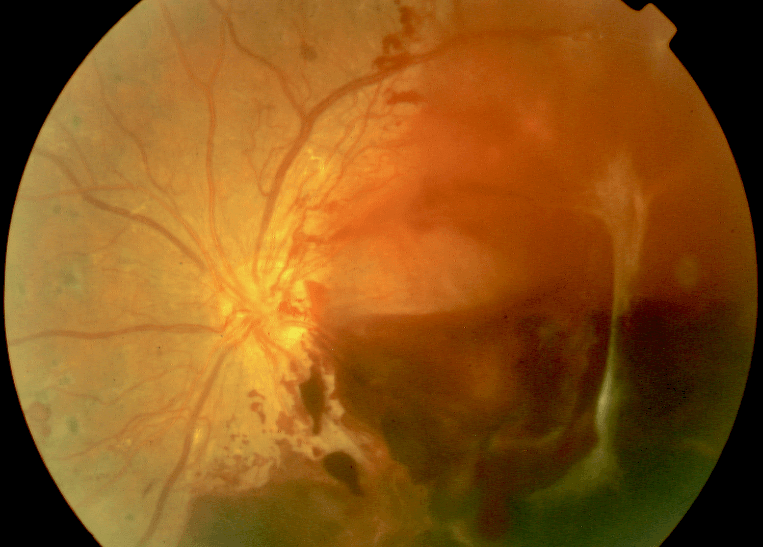
Presentamos el caso de un paciente tratado en el Instituto Salmantino de Oftalmología (INSADOF). En la primera imagen podemos observar una retinopatía diabética proliferativa, con múltiples lesiones, entre otras hemorragias, exudados y neovascularización activa. En la segunda imagen vemos cómo estos neovasos han provocado un sangrado y en la tercera imagen vemos el aspecto tras intervención quirúrgica mediante vitrectomía y fotocoagulación con láser.
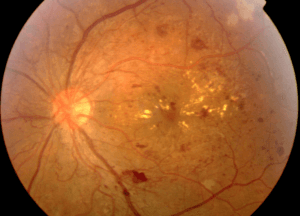
Foto 1: Un ejemplo de una retinopatía diabética proliferativa
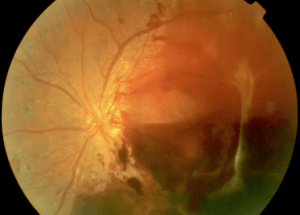
Foto 2: Observamos los neovasos que han provocado un sangrado
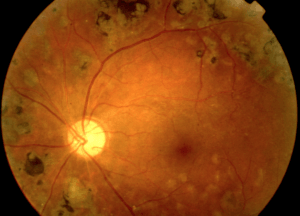
Foto 3: El aspecto tras intervención quirúrgica mediante vitrectomía y fotocoagulación con láser
La mejor manera de prevenir las complicaciones oftalmológicas de la diabetes es mantener un buen control de la glucemia y la tensión arterial y seguir un control oftalmológico periódicamente desde el diagnóstico de la DM.