Oftálmología pediátrica
y anejos oculares
Tratamientos - Ojo Seco
-
Síntomas
-
Diagnóstico
-
Tratamiento
La enfermedad de ojo seco (EOS) es una enfermedad crónica que afecta a la superficie ocular cuando se pierde la capacidad de lubricación y que produce molestias, problemas visuales y, en algunos casos, lesiones en la córnea y la conjuntiva.
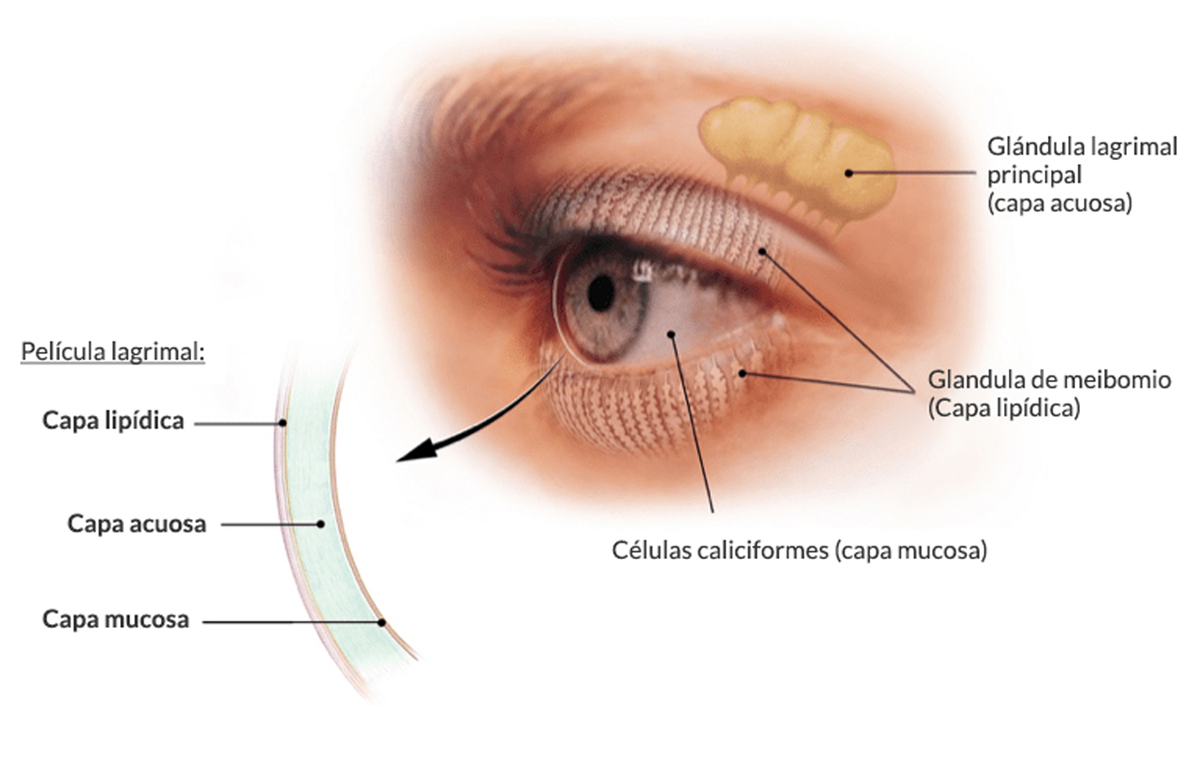
La lágrima es la encargada de humedecer, lubrificar y proteger la superficie ocular, sobretodo la córnea. Está formada por tres capas: capa mucínica (adhiere la lágrima a la superficie ocular), capa acuosa, y capa lipídica (formada por ácidos grasos, evita la evaporación de la lágrima).
Cada una de estas capas es importante para un buen funcionamiento de la película lagrimal, y la alteración en cada una de ellas determina los diferentes tipos de ojo seco.
- Acuodeficiente: disminución de la producción de lágrima, sobretodo componente acuoso. Este tipo de ojo seco es el relacionado con alteraciones hormonales, Sd de Sjögren.
- Evaporativo: alteración en la capa lipídica, que produce una rápida evaporación de la lágrima, relacionado con la disfunción de las glándulas de Meibomio palpebrales (DGM), en casos de blefaritis, rosácea ocular, etc.
- Inflamatorio: inflamación de la superficie ocular presente en casi todos los síndromes de ojo seco. Además, en situaciones de inflamación de la superficie ocular, como conjuntivitis, o cirugías, se pueden acentuar los síntomas de sequedad ocular.
- Neurotrófico: relacionado con la alteración de la inervación corneal limita la producción de lágrima y la regeneración de la superficie ocular.
- Neuropático: relacionado también con la inervación corneal, cursa con síntomas muy intensos y una exploración ocular normal o con muy leves alteraciones.
Como estamos viendo, se trata de una enfermedad multifactorial, pero además determinadas circunstancias aumentan las posibilidades de que podamos sufrir sequedad ocular:
- Hormonal (adolescencia, menopausia, situaciones relacionadas con reposo ovárico)
- Edad avanzada
- Uso/abuso de lentes de contacto
- Fármacos antidepresivos y antihistamínicos
- Cirugía ocular previa
- Patologías dermatológicas que afectan al borde palpebral, como blefaritis, Rosácea Ocular…
- Aires acondicionados, calefacción o situaciones de contaminación o polución
- Déficit de vitaminas en alimentación • Enfermedades autoinmunes (Artritis Reumatoide, Sd Sjögen, Fibromialgia…)
Los síntomas y signos más comunes son: sensación de sequedad ocular, arenilla y cuerpo extraño, ojo rojo, picor, escozor, irritación, lagrimeo, fotofobia y fluctuaciones en la visión.
Los síntomas se acentúan en determinadas actividades, como lectura, uso de dispositivos electrónicos (móvil, tablet, ordenador, televisión…), y con situaciones ambientales de frio, viento, etc.
Los pilares fundamentales en el manejo de esta patología son una exploración experta y exhaustiva, la personalización del diagnóstico, y un tratamiento a medida para cada paciente, con el apoyo de la última tecnología.
Además de la historia clínica exhaustiva, y una exploración minuciosa de la superficie ocular, en Clínica INSADOF contamos con los siguientes métodos diagnósticos:
- Entrevista y realización de un test que analiza la percepción subjetiva del paciente y que establece la gravedad del ojo seco (leve, moderado o severo).
- Test Schirmer que determina la cantidad de lágrima producida por el ojo a través de la colocación de unas tiras de papel dentro del párpado inferior.
- Keratograph que es un topógrafo corneal avanzado con unas características únicas que incluyen el tiempo de ruptura de la película lagrimal de modo no invasivo y la medición de la altura del menisco lagrimal y la evaluación de la capa lipídica. Nos permite diagnóstico y seguimiento estrecho de los pacientes para valorar eficacia de los tratamientos realizados.

Basado en el historial del paciente y los resultados de los test diagnósticos, … en la clínica Insadof realizamos un tratamiento personalizado, que puede incluir:
- Lágrimas artificiales, con orientación personalizada para cada caso, pues no todas las lágrimas artificiales tienen las mismas características.
- Complejos vitamínicos y ácidos omega 3 asociados a una dieta equilibrada.
- Tratamiento con corticoides y ciclosporina, indicado en casos con mucha inflamación de la superficie ocular.
- Toallitas y masajes aplicados en parpados para favorecer el flujo del componente graso de la lagrima.
- Uso de gafas con cámara de humedad que evitan la evaporación de la lágrima existente de la superficie ocular utilizando gafas que cubren totalmente los ojos, incluso en los laterales.
- Tapones lagrimales, que colocamos en el canalículo lagrimal para interrumpir el drenaje de la lagrima hacia la nariz y garganta. Así aumenta el tiempo que la lagrima está en contacto con el globo ocular.
- Laser IPL (luz intensa pulsada): La IPL consiste en la emisión controlada de pulsos de luz de alta intensidad, que aportan calor para tratar una determinada zona. Esta luz tiene diferentes longitudes de onda que prefijamos para actuar de forma selectiva en diferentes capas de la piel de los parpados y alrededor del ojo.
- Tratamiento con colirios de suero autólogo y plasma rico en plaquetas, realizados con la propia sangre del paciente, que se centrifuga para extraer el plasma y utilizarlo para hidratar el ojo con sus factores de regeneración
- Uso de lentes de contacto terapéuticas que protegen la cornea de los efectos de la sequedad ocular.